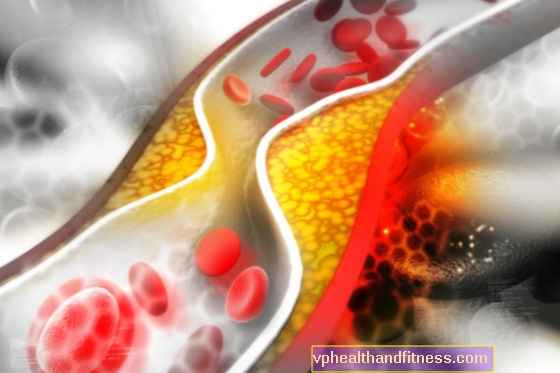
Hypercholesterinämie ist ein übermäßiger Cholesterinspiegel im Blut. Eine unzureichende Ernährung kann zu Hypercholesterinämie führen, aber auch zu verschiedenen Krankheiten wie Erkrankungen der Schilddrüse oder der Nieren. Hypercholesterinämie kann keine Symptome verursachen und ist gleichzeitig mit einem erheblichen Gesundheitsrisiko verbunden - sie fördert Herz-Kreislauf-Erkrankungen wie ischämische Erkrankungen oder Herzinfarkte.
Inhaltsverzeichnis
- Hypercholesterinämie: Ursachen
- Hypercholesterinämie: Symptome
- Hypercholesterinämie: Diagnose
- Hypercholesterinämie: Behandlung
- Hypercholesterinämie: Prävention
Leider ist Hypercholesterinämie kein seltenes Phänomen - sie tritt bei bis zu 6 von 10 erwachsenen Patienten auf. Die Inzidenz dieser Lipidstörung steigt mit dem Alter - der höchste Prozentsatz der Patienten mit Hypercholesterinämie wird in der älteren Gruppe beobachtet.
Überall auf der Welt - einschließlich in Polen - sind Herz-Kreislauf-Erkrankungen nach wie vor die häufigste Todesursache bei Patienten. Viele Phänomene wie Sucht (z. B. Rauchen), geringe körperliche Aktivität oder Lipidstörungen (Dyslipidämien) können zu diesen Krankheiten beitragen. Eine der häufigsten Formen der Dyslipidämie bei Patienten ist die Hypercholesterinämie, d. H. Der Zustand erhöhter Cholesterinspiegel im Blut.
Hören Sie von Hypercholesterinämie. Dies ist Material aus dem Zyklus LISTENING GOOD. Podcasts mit Tipps.Um dieses Video anzuzeigen, aktivieren Sie bitte JavaScript und erwägen Sie ein Upgrade auf einen Webbrowser, der -Videos unterstützt
Hypercholesterinämie: Ursachen
Aufgrund der Ursachen der Hypercholesterinämie gibt es zwei Arten dieser Lipidstörung. Die erste davon ist die primäre Hypercholesterinämie. Diese Kategorie umfasst die Multigen-Hypercholesterinämie (deren Auftreten unter anderem durch eine unzureichende Ernährung erleichtert wird) und, weniger häufig als die oben erwähnte, die familiäre Hypercholesterinämie.
Hypercholesterinämie wird wiederum als sekundär definiert, wenn Lipidstörungen im Verlauf einer anderen Krankheit auftreten. Beispiele für Einheiten, in denen der Cholesterinspiegel im Blut erhöht sein kann, umfassen:
- Nierenversagen
- Hypothyreose
- Anorexie
- Leberprobleme im Zusammenhang mit Cholestase
- Cushing-Syndrom
Eine sekundäre Hypercholesterinämie kann auch im Zusammenhang mit der Einnahme bestimmter Medikamente auftreten. Beispiele für Präparate, die zum Auftreten solcher Lipidstörungen beitragen können, sind Thiaziddiuretika, Glukokortikosteroide und Gestagene.
Hypercholesterinämie: Symptome
Die häufigste Form der Hypercholesterinämie (Polygenhypercholesterinämie) führt - abgesehen von Laborabweichungen - im Allgemeinen zu keinen Beschwerden bei Patienten. Im Falle einer sekundären Hypercholesterinämie können bei Patienten wiederum Symptome dieser Krankheiten auftreten, die zu einem Anstieg des Cholesterinspiegels im Blut geführt haben.
Bei familiärer Hypercholesterinämie ist die Situation jedoch anders, bei der Patienten möglicherweise bereits einige spezifische Gesundheitsprobleme entwickeln. Ein beispielhaftes Symptom für diese Form der Hypercholesterinämie kann das Auftreten von Gelbsucht sein, z. B. um die Augenlider oder Gelenksehnen.
Wir empfehlen

Autor: Zeit S.A.
Denken Sie daran, dass eine richtig ausgewählte Diät die Konzentration von "schlechtem" Cholesterin senkt und im Kampf gegen Herz-Kreislauf-Erkrankungen hilft. Nutzen Sie JeszCoLubisz - das innovative Ernährungssystem des Health Guide und genießen Sie einen individuell ausgewählten Plan und die ständige Betreuung eines Ernährungsberaters. Achten Sie auf Ihre Gesundheit und reduzieren Sie das Risiko für Arteriosklerose, Herzinfarkt oder Schlaganfall.
Finde mehr herausHypercholesterinämie: Diagnose
Die Diagnose einer Hypercholesterinämie wird anhand einer Blutuntersuchung gestellt. Ein spezifischer Test, der den Blutlipidspiegel bestimmt, ist das Lipidogramm, das unter anderem die Konzentration von bestimmt. Gesamtcholesterin oder LDL-Cholesterin.
Es ist allgemein anerkannt, dass eine Hypercholesterinämie auftreten kann, wenn der LDL-Cholesterinspiegel im Blut des Patienten 115 mg / dl (> 3 mmol / l) überschreitet.
In Anbetracht des oben Gesagten können Patienten überrascht sein, wenn ihr LDL-Cholesterinspiegel niedriger ist und bei ihnen immer noch Hypercholesterinämie diagnostiziert wird. Diese Situation ist kein Fehler der Mediziner und hängt mit der Tatsache zusammen, dass die oben genannten Werte für die Diagnose einer Hypercholesterinämie bei Menschen gelten, die nicht mit zusätzlichen Risikofaktoren für Herz-Kreislauf-Erkrankungen belastet sind.
Beispielsweise kann bei Diabetikern ein LDL-Cholesterinspiegel im Blut von weniger als 100 mg / dl erwartet werden, während bei Patienten mit etablierter ischämischer Herzkrankheit versucht werden kann, diese Lipidfraktion auf weniger als 70 mg / dl zu senken. Hierher kommen die Unterschiede in den Kriterien für die Diagnose einer Hypercholesterinämie bei verschiedenen Patienten.
Bei der Diagnose einer Dyslipidämie ist auch die Bestimmung des kardiovaskulären Risikos des Patienten sehr wichtig. Dies kann erreicht werden, indem der Patient gemäß der SCORE-Skala (Systematic COronary Risk Evaluation) der entsprechenden Risikogruppe zugeordnet wird.
Hypercholesterinämie: Behandlung
Die oben erwähnte Notwendigkeit, das Risiko von Herz-Kreislauf-Erkrankungen zu bewerten, ist nicht nur für die Diagnose einer Hypercholesterinämie wichtig, sondern auch für die Bestimmung, welche Behandlung - und wenn überhaupt - ein Patient benötigt.
Bei einem leichten Überschuss des Cholesterinspiegels im Blut bei gleichzeitig geringem kardiovaskulären Risiko wird den Patienten in erster Linie eine Änderung des Lebensstils angeboten. Es beinhaltet Ernährungsumstellungen: Um den Cholesterinspiegel zu senken, müssen Sie den Verbrauch von gesättigten Fetten und Transfetten begrenzen und durch ungesättigte Fette ersetzen. Neben der Änderung der Ernährung ist die Erhöhung der Intensität der körperlichen Aktivität auch von großer Bedeutung für die Senkung des erhöhten Cholesterinspiegels.
Patienten mit Hypercholesterinämie mit deutlich erhöhtem Cholesterinspiegel im Blut sowie einem signifikanten kardiovaskulären Risiko können pharmakologische Behandlungen erhalten. Bei der Behandlung von Hypercholesterinämie werden Präparate aus verschiedenen Gruppen verwendet, aber die Grundmedikamente bei diesem Problem sind Statine (wie zum Beispiel Atorvastatin oder Rosuvastatin). Andere Mittel, die verwendet werden, um den Cholesterinspiegel zu senken, sind:
- Ionenaustauscherharze (z.B. Cholestyramin)
- Ezetimib (ein Medikament, das die Absorption von Cholesterin aus dem Magen-Darm-Trakt reduziert)
- PCSK9-Inhibitoren (wie zum Beispiel Evolocumab - dies ist eines der neueren Präparate zur Behandlung von Hypercholesterinämie, sie werden subkutan verabreicht und senken den Cholesterinspiegel in der LDL-Fraktion)
Patienten mit Hypercholesterinämie kann eine Behandlung mit nur einem Medikament angeboten werden, und es kann eine Kombinationstherapie verschrieben werden, die auf der gleichzeitigen Anwendung verschiedener Medikamente basiert. Ein anderes Verfahren zur Behandlung von Hypercholesterinämie, das bisher nicht erwähnt wurde, ist die LDL-Apherese, d. H. Das Verfahren der extrakorporalen Entfernung von Cholesterinverbindungen aus dem Blut des Patienten. Die Anwendung dieses Verfahrens ist jedoch begrenzt und wird im Allgemeinen nur bei Patienten mit extrem hohen Cholesterinspiegeln im Blut durchgeführt (z. B. bei einigen Formen familiärer Hypercholesterinämie).
Hypercholesterinämie: Prävention
Glücklicherweise kann eine Hypercholesterinämie und das damit verbundene Risiko für Herz-Kreislauf-Erkrankungen verhindert werden. Die wichtigsten in diesem Fall sind ausreichende körperliche Aktivität und eine Diät, die darin besteht, den Gehalt an gesättigten Fettsäuren und verarbeiteten Transfetten in Lebensmitteln zu begrenzen - diese Lipidverbindungen haben den größten Einfluss auf das Risiko einer Hypercholesterinämie. Es ist auch wichtig, auf ein angemessenes Körpergewicht zu achten und Stimulanzien wie Zigaretten oder Alkohol zu vermeiden.
Quellen:
- Catherine Anastasopoulou, Polygene Hypercholesterinämie, Medscape; Online-Zugriff: http://emedicine.medscape.com/article/121424-overview
- Interna Szczeklik 2016/2017, Praktische Medizin






-przyczyny-objawy-leczenie.jpg)





-krwisty-pkrwisty-dobrze-wysmaony.jpg)





-moe-by-przyczyn-raka-co-to-jest-wirus-ebv.jpg)